महिलाको अस्तित्व र मूल्य उनको गर्भाशय वा बच्चा जन्माउने क्षमताले होइन, बरु उनले संसारलाई सिँचित गर्ने प्रेमले निर्धारण गर्छ तर समाजले कतिपय अवस्थामा यो सत्य स्वीकार्य गरेको छैन ।
अमेरिकाको टेक्सासमा बस्ने स्लेसा र निरञ्जनसँग जीवनका सबै सुख÷सुविधा थिए– सफल करियर, आरामदायी अपार्टमेन्ट र सप्ताहन्तका रमाइला यात्राहरू । तर घरका बन्द ढोकापछाडि उनीहरूसँग एउटा गहिरो अभाव थियो, एक निस्शब्द पीडा, जसले उनीहरूको मनलाई लगातार ठुँगिरहन्थ्यो ।
घरभित्रको शून्यता उनीहरूको सन्तानप्रतिको तीव्र चाहनाले चिर्न खोज्थ्यो । हरेक बिहान, स्लेसा आफ्नो छातीभित्रको यही भार बोकेर उठ्थिन् । त्यो पीडा कसैले देख्दैनथ्यो, कसैले महसुस गर्दैनथ्यो । निरञ्जनसँगको वैवाहिक सम्बन्धमा कुनै गुनासो थिएन तर उनीहरूबीच एक अव्यक्त तर गहिरोरूपमा अनुभूत हुने वेदना थियो ।
उनीहरू जोडी त थिए तर परिवार जस्तो महसुस हुन्नथ्यो । समाजले कोरेका आदर्श परिवारका चित्रहरूमा उनीहरू एकाकार हुँदैनथे । आफ्नो वरिपरिका पूर्णता सम्पन्न परिवारहरूलाई नियाल्दा उनीहरूको जीवन अधुरोझैँ लाग्थ्यो ।
सात वर्ष लामो वैवाहिक जीवनले सन्तान प्राप्तिको निरन्तर पर्खाइ र प्रयत्नलाई प्रतिध्वनित गरिरहेको थियो । यो अवधिमा उनीहरूले आफ्नो सपना पूरा गर्न प्रार्थना, उपचार, जडीबुटी सबैको सहारा लिएका थिए । तर बारम्बारका असफलताले उनीहरूको भावनात्मक पीडा झनै गहिरो बनाउँदै लगेको थियो ।
अमेरिकाको स्वास्थ्य सेवा प्रणालीसँग समाधान त थियो, अझै पनि छ तर ती अत्यन्तै महँगा थिए । हरेक वर्ष बित्दै जाँदा, स्लेसा र निरञ्जनको मनमा प्रश्नहरूको भार बढ्दै गयो, हामीले के भुल गरेका छौ ? हामीमा के समस्या छ ?
यही क्रममा, नेपाल भ्रमणका दौरान एक नातेदारले उनीहरूलाई अप्रत्याशित सल्लाह दिए– कृत्रिम गर्भाधान (आइभिएफ) को । नेपालमा कृत्रिम गर्भाधान ? स्लेसाले यसबारे कहिल्यै नसोचेको त होइन । यसले साँच्चै काम गर्छ ? के यो सुरक्षित छ ? अनेकन प्रश्न उनीहरूका मनमा उठे । तर सबै भन्दा ठूलो प्रश्न त यो थियो– राम्रा अवसरका लागि छाडेको देश नेपालले के उनीहरूलाई सबै भन्दा ठूलो आशा र खुसी दिन सक्ला त ?

महिनौँको अनुसन्धानपछि, उनीहरूले अन्ततः यो प्रविधि अपनाउने निर्णय गरे । सधैँ जस्तो बिदा मनाउन नेपाल आउने योजना यो पटक फेरियो । यो अब अभिभावकत्वको अवसर खोज्ने यात्रा बन्यो ।
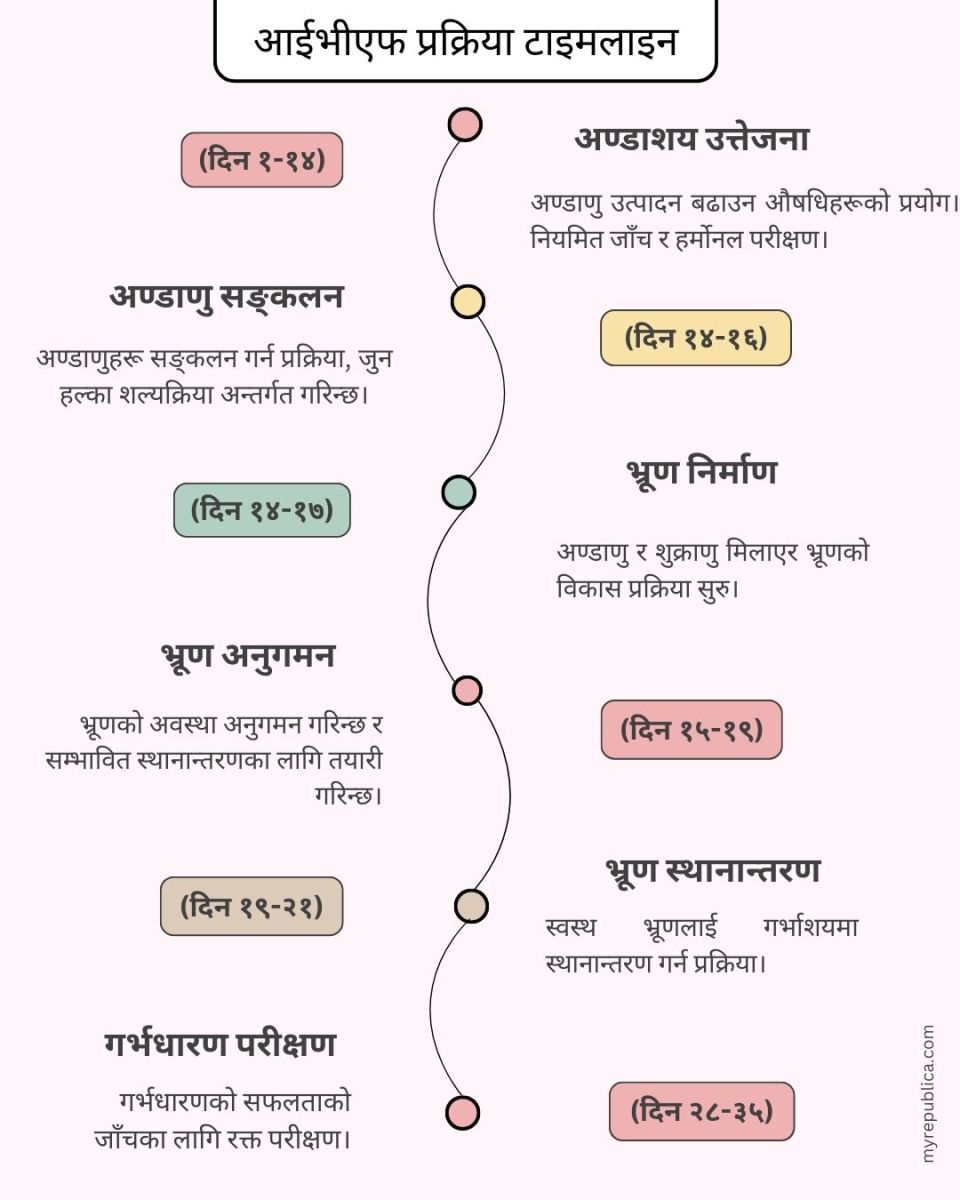
तर समग्र प्रक्रिया सहज थिएन । परामर्शदेखि इन्जेक्सनसम्मका दिनहरू सावधानी, आशा र शान्त प्रार्थनाले भरिएका थिए । प्रत्येक परीक्षण आफैँमा एउटा लडाइँ जस्तै थियो । तर पर्खाइ, बेचैनी र सुइका बीच उनीहरूले एक फरक शक्ति भेट्टाए । अब यो केवल बच्चा पाउने प्रयास मात्र थिएन । यो जीवनको एउटा लडाइँ बनिसकेको थियो । यो उनीहरूले वर्षौँदेखि सँगसँगै देखेको सपना साकार पार्ने संघर्ष थियो ।
अनि, २०२४ को जुन महिनाको एक दिन । आइभिएफ प्रविधिमार्फत जन्मिएकी छोरीको पहिलो रुवाइले उनीहरूको जीवन उज्यालो बनायो । त्यो रोदन उनीहरूका लागि पीडाको होइन, वर्षौँको सपना साकार भएको खुसीको आवाज थियो । ठूलो पर्खाइपछिको सफलताले उनीहरूको आँखा खुसीका आँसुले भरिए । आज, ती छोरी सात महिनाकी भइसकेकी छिन् ।
स्लेसासँग यो खुसी व्याख्या गर्ने शब्द नै थिएनन् । हरेकपटक छोरीलाई हेर्दा, राहत र आनन्दले उनी द्रविभूत हुन्थिन् । तर खुसीको त्यो क्षणमा पनि उनलाई लाग्थ्यो– समाजले मेरी छोरीलाई चमत्कारका रूपमा लिनेछ वा उसलाई सधैँ अरू भन्दा कम भएझैँ हेरिनेछ ?
यस्तै संघर्षबाट गुज्रन बाध्य जोडी स्लेसा र निरञ्जन मात्र होइनन् । नेपालमा झन्डै २५ प्रतिशत जोडी प्रजनन समस्याबाट पीडित छन् । विदेशमा बस्ने कैयौँ नेपाली परिवार बाँझोपनको समस्यासँग जुधिरहेका छन् । धेरैजसोले गलत जानकारी, सीमित उपचार पहुँच र सामाजिक डरका कारण यो पीडा चूपचाप सहन्छन् ।
बाँझोपन : नेपालमा बढ्दो सार्वजनिक स्वास्थ्य समस्या
बाँझोपन केवल एक व्यक्तिगत संघर्ष मात्र होइन, यो विश्वभरका जोडीहरूलाई असर गर्ने एक अव्यक्त सार्वजनिक स्वास्थ्य समस्या हो । विश्वभरमा, प्रजनन उमेरका प्रत्येक ६ जनामध्ये १ जनाले आफ्नो जीवनकालमा बाँझोपनको अनुभव गर्छन् (डब्लुएचओ, २०२४) । विश्व स्वास्थ्य संगठनले बाँझोपनलाई एक रोगका रूपमा वर्णन गरेको छ ।
यो पनि पढ्नुहोस्
पाथीभरामा केबलकार विवाद : किन अवरोध गर्दैछन् स्थानीय ?
संगठनका अनुसार, जब दम्पतीले कम्तीमा एक वर्षसम्म परिवार नियोजनका साधन प्रयोग नगरी नियमित यौन सम्पर्क गरे पनि गर्भ धारण गर्न सक्दैनन् भने उनीहरूमा बाँझोपन हुन सक्छ । विश्वमा १० देखि १५ प्रतिशत जोडीमा बाँझोपनको समस्या पाइन्छ । यद्यपि, नेपाल जस्ता विकासोन्मुख देशहरूमा यो संख्या २५ प्रतिशतसम्म रहेको अनुमान छ । डब्लुएचओले बाँझोपनलाई प्रजनन रोगमा वर्गीकृत गरेको छ र यसलाई शारीरिक र मानसिक स्वास्थ्य दुवैलाई असर गर्ने रोगका रूपमा परिभाषित गरेको छ ।
विश्वभर लगभग ८ देखि १२ प्रतिशत अर्थात् ६ देखि ८ करोड जोडी बाँझोपनको समस्यासँग जुझिरहेका छन् । त्यसैले यसलाई विश्वको प्रमुख स्वास्थ्य चिन्ताको विषय मानिन्छ । नेपालमा बाँझोपनको समस्या अन्य देशको तुलनामा अझ बढी संवेदनशील छ किनकि बच्चाको अपेक्षा नेपाली समाज र संस्कृतिसँग गहिरो सम्बन्ध राख्छ । परम्परागत लैंगिक अवधारणाले महिलाहरूलाई विवाहपछि तुरुन्तै गर्भ धारण गर्न ठूलो दबाब पर्ने गर्छ ।
यसका अतिरिक्त, उमेरमा विवाह नगरे सामाजिक दबाब र मानसिक पीडा भोग्नुपर्ने स्थिति छ भने अझै पनि नेपाललगायत विश्वका केही राष्ट्रमा बालविवाह एक ठूलो चुनौती बनेको छ । नेपालमा ५० लाख किशोरीको बालविवाह भएको र त्यसमध्ये १५ लाख किशोर÷किशोरी १५ वर्ष भन्दा कम उमेरका रहेको अध्ययनले देखाएको छ (युनिसेफ, नेपाल स्वास्थ्य अनुसन्धान परिषद) ।
विश्वभर बालविवाहका कारण ७० करोड महिला प्रभावित भएका छन् । यद्यपि, बाँझोपनले केवल महिलालाई मात्र प्रभावित गर्दैन । ४० प्रतिशत जोडी पुरुषका कारण सिर्जित बाँझोपनबाट प्रभावित छन् तर समाजले पुरुष बाँझोपनलाई ठूलो कलंकका रूपमा लिँदैन ।
बाँझोपन : कारण र निदान
बाँझोपनको समस्या विभिन्न जैविक कारणले उत्पन्न हुन्छ र यो समस्याले जोडीमध्ये एकलाई असर पु¥याउन सक्छ । बाँझोपनलाई सामान्यतः दुई प्रमुख प्रकारमा वर्गीकृत गरिएको छ । प्राथमिक बाँझोपन– यो अवस्था त्यस समयमा हुन्छ जब कुनै जोडी गर्भ धारण गर्न असमर्थ हुन्छ र पहिले कहिल्यै गर्भवती भएको हुँदैन । माध्यमिक बाँझोपना– जहाँ जोडीले पहिले एक वा बढी बच्चा जन्माएका छन् तर अब गर्भ धारण गर्न असफल हुन्छन् ।
महिला बाँझोपनका विभिन्न कारण छन् जसमा डिम्बग्रन्थी विकारहरू, फेलोपियन ट्युबमा अवरोध र पाठेघरमा समस्या आदि । यसका निदानका लागि महिला हार्मोन स्तर परीक्षण, डिम्ब उत्पादन भएको छ कि छैन भन्ने जाँच र फेलोपियन ट्युबको अवरोध जाँच गर्न हिस्टेरोसाल्पिनोग्राफी परीक्षण गरिन्छ । गर्भाशयमा समस्या भएमा, ल्याप्रोस्कोपी जस्तो शल्यक्रिया विधि प्रयोग गरिन्छ । केही अवस्थामा हार्मोन परीक्षण र डिम्बग्रन्थी रिजर्भ परीक्षण पनि गरिन्छ ।
पुरुष बाँझोपनका कारणहरूमा शुक्राणुको कमी, कमजोर शुक्राणु गतिशीलता र हार्मोनसम्बन्धी असन्तुलन हुने गर्छन् । यसको निदानका लागि वीर्य विश्लेषण गरिन्छ जसले शुक्राणुको गणना र गुणस्तरको बारेमा जानकारी दिन्छ । हार्मोन परीक्षणले टेस्टोस्टेरोन स्तरको बारेमा जानकारी दिन्छ । शुक्राणु उत्पादनमा समस्या भएमा टेस्टिक्युलर बायोप्सी जस्ता विधि प्रयोग गरिन्छ र अल्ट्रासाउन्डबाट अंगहरूको संरचनात्मक समस्याको पहिचान गरिन्छ ।
बाँझोपनका अन्य प्रमुख कारणमा वातावरणीय प्रदूषण, मनोवैज्ञानिक तनाव र जीवनशैलीमा हुने परिवर्तनहरू पनि सामेल छन् । विशेषगरी, वायु प्रदूषण र वातावरणमा पाइने माइक्रोप्लास्टिकका बारेमा चिन्ता व्यक्त गरिएको छ । पछिल्ला अध्ययनले देखाएका छन् कि माइक्रोप्लास्टिकहरूले कोशिका मृत्यु, सुजन र आन्द्राको ब्याक्टेरियामा अवरोध पुर्याउँछ जसले बाँझोपन, कोलोन क्यान्सर र श्वास-प्रश्वास समस्याहरू निम्त्याउन सक्छ । यी शूक्ष्म कणहरू शरीरमा खाद्य, पानी र श्वास-प्रश्वास प्रक्रियाबाट प्रवेश गर्छन् ।
बाँझोपनका मनोवैज्ञानिक कारणहरू पनि महत्त्वपूर्ण छन् । चिन्ता र अवसाद जस्ता अवस्थाले प्रजनन क्षमता प्रभावित गर्न सक्छ । नेपाल जर्नल अफ पब्लिक हेल्थमा प्रकाशित एक अध्ययनले प्रजनन समस्या भएका महिलामा चिन्ता र अवसादको उच्च स्तर देखाएको छ । यसले बाँझोपनको व्यवस्थापनमा मानसिक स्वास्थ्यको पक्षलाई सम्बोधन गर्नुपर्ने आवश्यकता औल्याएको छ ।
यसका अतिरिक्त, जागिरका कारण बसाइँ सराइ र यससँग सम्बन्धित जीवनशैली परिवर्तनले पनि बाँझोपनको अनुपात वृद्धि गरेको देखिएको छ । नेपाल मेडिकल एसोसिएसनको जर्नलमा प्रकाशित अध्ययनअनुसार प्रजनन उमेरका व्यक्तिहरूको विदेश बसाइँ सराइ, जीवनशैलीमा परिवर्तन र कृषि उत्पादनमा कीट नाशकको अत्यधिक प्रयोगले बाँझोपनको समस्या बढाएको छ ।
प्रवासी कामदारहरूमा बाँझोपन
नेपालमा बाँझोपन बढाउने अर्को महत्त्वपूर्ण कारक भनेको आप्रवासी कामदारहरूको बढ्दो संख्या हो । विशेष गरी खाडी देशहरू र मलेसियाबाट फर्केकाहरूमा यो समस्या धेरै देखिएको छ । जुन भौगोलिक र जलवायु परिस्थितिमा व्यक्ति हुर्किन्छ, गर्मी सहनशीलता र शुक्रकीटले तद्नुसार कार्य गर्ने गर्छ । सामान्यतया, नेपालीहरू ३२ देखि ३७ डिग्री सेल्सियस तापक्रममा अनुकूल हुन्छन् तर खाडी देशहरूमा तापक्रम ४५ डिग्री सेन्टिग्रेडसम्म पुग्छ । यस्तो उच्च तापले माइटोकोन्ड्रियाको कार्यमा बाधा पुर्याउन सक्छ । सामान्यतया यी अंगले लगभग ३५ डिग्री सेन्टिग्रेडको उच्चतम तापक्रममा राम्रोसँग काम गर्छन् । धेरै अवधिसम्म गर्मी मौसममा बस्दा अण्डकोष अत्यधिक तातो हुने र यसले अन्ततः शुक्राणु उत्पादन, गतिशीलता प्रभावित हुन सक्ने मानिएको छ । समयक्रमसँगै यसले यसले शुक्राणु उत्पादनमा कमी आउने र कतिपय अवश्थमा शुक्राणु गणना शून्यमा झर्न सक्ने वैज्ञानिक ठान्छन् ।

गर्मी सँगसँगै, टाइट–फिटिंगका भित्री पोशाकहरु लगाउनु, काममा तनाव लिनु, अस्वस्थ जीवनशैली लगायतका कारणले पुरुषलाई बाँझोपनातर्फ धकेल्ने देखिएको छ । परोपकार अस्पतालले उपलब्ध गराएको एक तथ्याङ्कअनुसार बाँझोपनका ४० प्रतिशत घटना प्रवासी कामदारमा पाइएको छ । यीमध्ये अधिकांशमा शुक्राणुबिहीनता अर्थात एजुस्पर्मिया देखिएको थियो । अस्पतालका प्रजनन क्षमता विशेषज्ञ डा. ज्वाला थापा भन्छिन्– धेरै प्रवासी कामदारहरूमा अत्यधिक गर्मीको जोखिमले शुक्राणु उत्पादनलाई नराम्ररी प्रभावित गरेको पाइएको छ । यस्तो अवस्थामा लामो समयसम्म रहँदा पुरुष बाँझोपनको सम्भावना बढ्छ ।
यसैगरी, प्रतिकूल कार्यस्थल, आनीबानी, अत्यधिक गर्मी, धूमपान, मदिरा सेवनलगायतका कारणले पनि शुक्रकीटको गुणस्तरमा प्रभाव पारेको देखिएको थियो । आप्रवासी कामदारहरूमा देखिएको यही व्यावहािरक चुनौतीलाई सम्बोधन गर्न अस्पतालले जुन २०२३ देखि वीर्य भण्डारण सेवा सुरु गरेको छ । यो सेवाअन्तर्गत उनीहरूले वैदेशिक रोजगारीमा जानुअघि आफ्नो शुक्रकीट भण्डारण गर्न सक्छन् ।
देशका विभिन्न भागमा छरिएका तथा निजी स्तरमा स्थापना गरिएका निसन्तान केन्द्रहरूले पनि महँगोमा यो सेवा प्रदान गर्दै आएका छन् । तर सरकारी स्तरमा परोपकार अस्पतालमा मात्र यो सेवा उपलब्ध छ । अझै पनि उच्च लागत र सीमित उपलब्धताका कारण यो सेवामा सर्वसाधारणको पहुँच पुग्न सकेको छैन ।
आइभिएफप्रति बढ्दो रुचि
डा. थापाका अनुसार नेपालमा आइभिएफ उपचारमा धेरै सुधार आएको छ । चिकित्सा विशेषज्ञता र प्रविधिको दृष्टिकोणले यो सुधार आएको हो । “नेपालमा उपलब्ध प्रशिक्षित मानव संसाधन, अनुभवी डाक्टरहरू र भ्रुणविज्ञका कारण आइभिएफ क्षेत्रको विकासमा योगदान पुगेको छ । यसबाहेक, विषयगत सम्मेलनहरू, राम्रो प्रयोगशाला प्रविधि तथा लेजर ह्याचिङ जस्ता प्रविधिको प्रयोगले उपचारको सफलता दर बढाउन मद्दत गरेको छ”– उनी भन्छिन् ।
किफायती मूल्यमा नेपालमा उपलब्ध सेवाका कारण प्रजनन उपचारका लागि नेपाल गन्तव्यका रूपमा विकसित हुँदैछ । डा. थापा थप्छिन्– विदेशमा प्रजनन उपचार धेरै महँगो छ । विदेशमा बस्ने धेरै नेपाली आइभिएप सेवाका लागि घर फर्कन रुचाउँछन् किनभने नेपालले उच्च सफलता दर कायम राख्दै उचित मूल्यमा उपचार प्रदान गर्छ ।
यो पनि पढ्नुहोस्
युवा इन्जिनियर सबिनका उडानमय सपनाहरू : आर्थिक अभावले खाडी भाँसिनु नपरोस्
तथ्यांकको कुरा गर्दा, परोपकार अस्पतालमा मात्र दैनिक ४०–५० बिरामी बाँझोपन उपचार सेवा लिन आउँछन् । यीमध्ये प्रतिमहिना कम्तीमा ४–५ जनाले आइभिएफ सेवा खोज्छन । यो तथ्यांकले कृत्रिमरूपमा गरिने प्रजनन प्रविधिप्रति बढ्दो मागलाई संकेत गर्छ ।
बाँझोपन उपचारमा समस्या रहे पनि प्रविधिगत प्रजनन उपचारको उपलब्धताले धेरै जोडीलाई आशा प्रदान गरिरहेको छ । सम्बद्ध चिकित्सकका अनुसार नेपालमा यसको सफलता दर ७० प्रतिशत भन्दा बढी छ । त्यसो हुँदाहुँदै पनि उपचारको उच्च लागत एक प्रमुख बाधा बनेको छ । सिनामंगलमा रहेको हार्दिक आइभिएफ सेन्टरका अनुसार यो सेवाको एक चक्रको मूल्य २ देखि ३ लाख रुपियाँ पर्छ ।
किन आकर्षक छ नेपालमा आइभिएफ ?
विज्ञका अनुसार सफलताको उच्च दर नेपालमा आइभिएफको एक प्रमुख आकर्षण हो । सरदरमा ६०–७० प्रतिशत सफलताको दर हुनु र कतिपय क्लिनिकमा त्यो भन्दा पनि बढी हुनाले यो सेवाप्रतिको आकर्षण बढेको हो । प्रतिचक्र उपचारमा नेपालमा दुई भ्रुण स्थानान्तरण गर्ने अभ्यास प्रचलित छ र यसलाई कानुनी हिसाबले पनि स्वीकृति दिइएको छ । जबकि धेरैजसो देशमा एकल भ्रुण स्थानान्तरणको अभ्यास गरिन्छ । नेपालमा गरिने यो अभ्यासले गर्भ धारणको सम्भावना बढाउँछ । यही कारणले प्रभावकारी र कम लागतको उपचार खोज्ने स्थानीय र अन्तर्राष्ट्रिय बिरामीहरूका लागि नेपाल आकर्षक गन्तव्य बनेको छ । तर यसो गर्दा एकैपटकमा धेरै गर्भ धारणको जोखिम पनि हुन्छ र यसलाई प्रजनन विशेषज्ञहरूले ख्याल गर्नुपर्ने हुन्छ ।
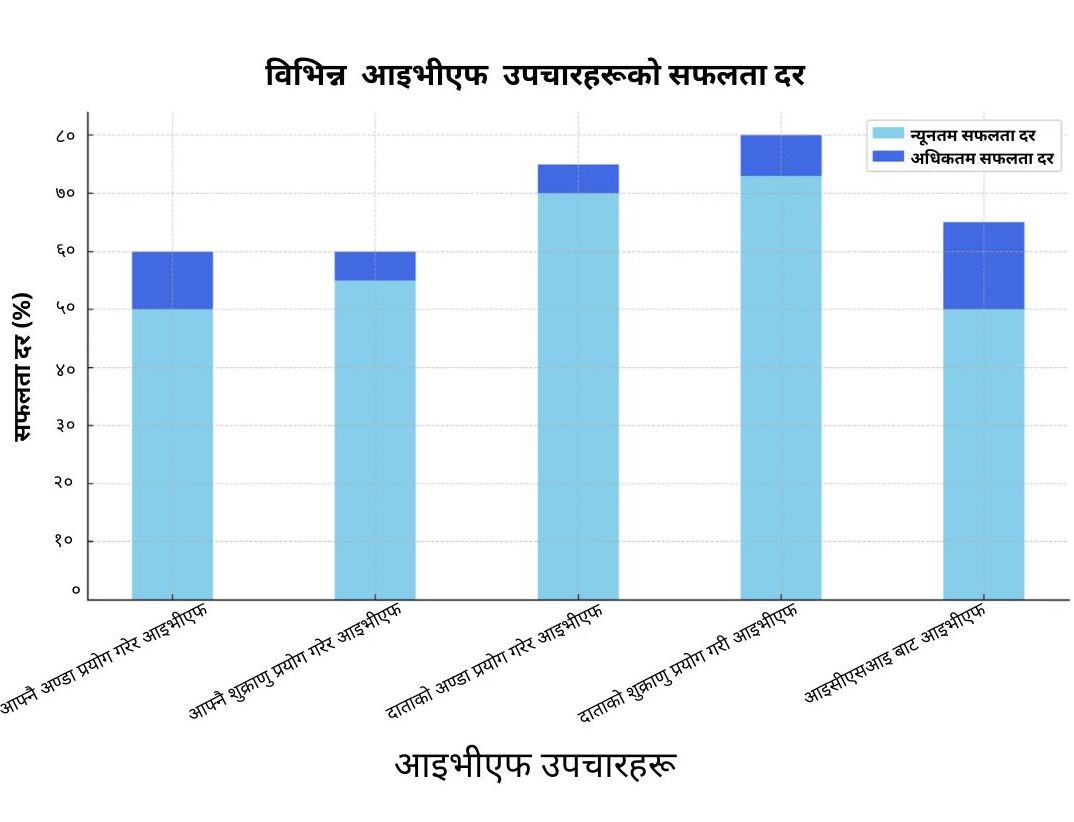
‘नेपालको सफलता दर तुलनात्मकरूपमा उच्च छ किनभने हामी ब्लास्टोसिस्ट चरणमा दुईवटा भ्रुण निषेचन गर्छौँ । यसले गर्भ धारणको सम्भावना बढाउँछ । जबकि अन्य देशमा एकल भ्रुण निषेचन गर्ने प्रचलन छ’– डा. थापा भन्छिन् । वात्सल्य आइभिएफ र प्रजनन केन्द्रका प्रजनन विशेषज्ञ प्रसूति तथा स्त्री रोग विशेषज्ञ डा. उपमा बस्नेतका अनुसार कसरी भ्रुण स्थानान्तरण गर्ने भन्नेमा कुनै निश्चित नियम छैन र यसो गर्दा बिरामीको उमेर, स्वास्थ्य अवस्था र चिकित्सा इतिहासलाई आधार मानिन्छ र सोहीअनुरूप एक अथवा दुई, कतिवटा भ्रुण स्थानान्तरण गर्ने भन्ने निक्र्योल हुन्छ । यो अभ्यास नेपालका प्रजनन केन्द्रहरूका लागि लाभदायक सावित भएको छ र धेरैजसोको सफलता दर राम्रो छ । डिसेम्बर २०२४ सम्मको तथ्यांकअनुसार उक्त केन्द्रको आइभिएफ सफलता दर ७४.७९ प्रतिशत रहेको बस्नेत दाबी गर्छिन् । यही कारणले नेपाल प्रजनन उपचार प्राप्त गर्ने गन्तव्यहरूमध्ये एकका रूपमा देखा परेको उनको भनाइ छ ।
आइभिएफबाहेक अन्य विधि
आइभिएफबाहेक प्रजनन उपचार सेवामा पुरुष बाँझोपनको उपचार पनि एक प्रमुख अंग हो । विशेषगरी हर्मोनजन्य असन्तुलन वा शारीरिक अवरोधको अवस्थामा हर्मोन थेरापी गर्ने प्रचलन छ । नेपालका प्रजनन क्लिनिकहरूमा बढ्दोरूपमा हार्मोन रिप्लेसमेन्ट थेरापी उपचार गरेको पाइन्छ । कम टेस्टोस्टेरोन र अन्य हर्मोनजन्य समस्याको सामना गरिरहेका पुरुषका लागि यो सही उपचार हुन सक्छ । यद्यपि नेपालमा हार्मोन थेरापीको प्रभावकारिताबारे अध्ययनहरू अझै पनि प्रारम्भिक चरणमा छन् । तर यो सेवा दिइरहेका धेरै क्लिनिक राम्रो नतिजा दिएको दाबी गर्छन् । विशेषगरी हार्मोनसम्बन्धी असन्तुलनका कारणले गर्दा कम शुक्राणु गणना भएकाहरूको अवस्थामा यो उपलचार सफल भएको फर्टिलिटी क्लिनिक नेपालको दाबी छ ।
हर्मोन थेरापीबाहेक, शुक्राणु पुनः प्राप्ति प्रविधि पनि अर्को विकल्प हो । यसले शुक्राणु स्खलनमा हुने अवरोध हटाउन सहयोग गर्दछ । टेस्टिक्युलर स्पर्म एस्पिरेसन (टेसा) लगायतका यी उपचार विधि नेपालका धेरै प्रजनन केन्द्रमा उपलब्ध हुँदै गइरहेका छन् र धेरैले यो सफल रहेको दाबी गर्छन् । यो विधिअन्तर्गत अण्डकोषबाट शुक्राणुहरू पुनः प्राप्ति हुने र अन्तत यसलाई बाह्य सहयोगमा गरिने प्रजनन प्रविधिसँग जोड्न सकिने चिकित्सक बताउँछन् ।
यसबाहेक, मौखिक सेवनमार्फत शुक्राणु उत्पादन बढाउने औषधिहरू नेपालमा पनि उपलव्ध छन् । यी औषधिले शुक्राणु गणना र गतिशीलतामा सुधार गर्छन् जसले गर्दा कमजोर शुक्राणु उत्पादन भएका पुरुषहरूलाई नयाँ आशा दिएको छ । बाँझोपनको विशिष्ट कारणले यसको उपचारका परिणामहरू फरक फरक हुने भए पनि रोग निदान र उपचारको अन्य व्यवस्थाको संयोजनसहित यी औषधिको उचित सेवनले सकारात्मक नतिजा दिएको पाटनमा रहेको क्लिनिक वनको दाबी छ ।
नेपाल मेडिकल एसोसिएसनले सन् २०२३ मा प्रकाशन गरेको एक प्रतिवेदन भन्छ– नेपालमा प्रजनन उपचारहरू निरन्तर विकसित भइरहेका छन्, निसन्तान दम्पतीहरूका लागि अधिक र अधिक विकल्पहरूमा पहुँच बढ्दै गएको छ । यद्यपि, नेपाली पृष्ठभूमिमा यी विधिहरूको बारेमा बढ्दो जागरुकता र थप अनुसन्धानको लागि अझै पनि ठूलो आवश्यकता छ ।

नेपालमा बाँझोपन : एक अभिशाप
स्लेसाको विचारमा धेरैजसो बाँझोपनाका लागि महिलालाई दोषी ठानिन्छ जबकि मेडिकल रिपोर्टले अन्यथा देखाएको हुन्छ । “सबै दोष, कानेखुसी मतिर सोझिएका हुन्थे, नेपाली समाजमा गहिरोरूपमा रहेको यसप्रकारको धारणाले धेरै महिलालाई मौनता, चिन्ता र डिप्रेसनमा धकेलेको छ”– उनी भन्छिन् । विशेषगरी ग्रामीण क्षेत्रका दम्पतीहरूले उचित चिकित्सा उपचारको सट्टा समाधानका लागि परम्परागत उपचारकर्ताहरू खोज्छन् । बाँझोपनको मुद्दामा यही सामाजिक मौनताले परिवारहरूमा भावनात्मक बोझ झन् बढाउँछ ।
डा. थापाका अनुसार ग्रामीण नेपालमा बाँझोपन प्रायः बालविवाह र पुरुष बसाइँ सराइसँग जोडिएको छ जसले गर्दा गर्भ धारण प्रयास ढिलो हुन्छ । शहरी क्षेत्रहरूमा, करियरको प्राथमिकताका कारण ढिलो विवाह हुनु एक प्रमुख कारक हो । त्यस्तैगरी, विज्ञहरूको विचारमा सार्वजनिक शिक्षा कार्यक्रमहरू सञ्चालन गरिनुपर्छ जसले गर्दा बाँझोपनको बारेमा जागरुकता बढ्छ र यससँग सम्बन्धित कलंक कम हुन्छ ।
यस दिशामा, प्रजनन उपचारलाई अझ पहुँचयोग्य बनाउन सरकारी हस्तक्षेपको तत्काल आवश्यकता छ, विशेषगरी प्रवासी कामदारहरूका लागि, जो नेपालको अर्थतन्त्रका लागि महत्त्पूर्ण भए पनि, आवश्यक उपचार खर्च गर्न सक्दैनन् । मौनताको संस्कृति र असमर्थित वातावरणले मनोवैज्ञानिक तनावलाई दोब्बर बनाउँछ । यो मौनता तोड्दा बाँझोपनबाट पीडित व्यक्तिका लागि उचित हेरचाह सुनिश्चित गर्न काम गर्न सक्छ । डा. बस्नेतका अनुसार बाँझोपन उपचारले महिलाहरूलाई आफ्नो प्रजनन स्वास्थ्यको अधिकार दिने, परम्परागत मान्यताहरूलाई चुनौती दिने र परिवार नियोजनमा लैङ्गिक समानता प्रवद्र्धन गर्ने विकल्प प्रदान गर्ने गर्छ ।
‘मिडियामा आइभिएफ सफलताका कथाहरूको बढ्दो उपस्थितिले परिवारभित्र बाँझोपनबारे खुला कुराकानीलाई प्रोत्साहित गरेको छ । बाँझोपन उपचारको बढ्दो स्वीकृतिले बाँझोपनप्रतिको सामाजिक दृष्टिकोण परिवर्तन गर्न पनि भूमिका खेलेको छ । नेपालमा बाँझोपनलाई लामो समयदेखि कलंकित गरिएको छ, प्रायः महिलाहरूलाई दोष लगाइन्छ । यद्यपि, आइभिएफले बाँझोपनलाई व्यक्तिगत असफलताको सट्टा चिकित्सा समस्याका रूपमा हेर्ने धारणा परिवर्तन गर्न मद्दत गरेको छ । आफ्नो आइभिएफ यात्रालाई खुलेआम साझा गर्ने जोडीहरूले अरूलाई मद्दत खोज्न प्रोत्साहित गरेका छन् जसले गर्दा सामाजिक लाज कम हुन्छ । ग्रामीण क्षेत्रमा परम्परागत विश्वासहरू अझै पनि हावी छन्, शहरी समाजहरूले वैकल्पिक परिवार–निर्माण विधिहरूलाई बढी स्वीकार गरिरहेका छन्’– डा. बस्नेत भन्छिन् । गठ्ठाघरस्थित आयु सुपरस्पेसालिटी क्लिनिककी प्रसूति तथा स्त्री रोग विशेषज्ञ डा. जमुना किरण पौडेलका अनुुसार बाँझोपनसम्बन्धी आमधारणा परिवर्तन हुन जरुरी छ ।
यो पनि पढ्नुहोस्
एकीकरण पदमार्ग: इतिहास हस्तान्तरणको यात्रा
‘हो, अभिभावकत्वको यात्रामा दम्पतीहरूले समस्या बेहोर्छन् तर आजको प्रविधि, चिकित्सा उपचार र औषधिहरूको प्रगतिसँगै, प्रजनन समस्याहरूबारे विलाप गर्नुपर्ने आवश्यकता छैन । सही दृष्टिकोण र प्रदान गरिएको सहयोगबाट बच्चा जन्माउन सम्भव छ । अहिले आइभिएफ र आइयुआई जस्ता उन्नत प्रजनन उपचार उपलब्ध छन् र निसन्तान जोडी निराश हुनुपर्ने अवस्था छैन’– डा. पौडेल भन्छिन् ।
डा. पौडेलले भनेअनुसार नेपालमा प्रजनन उपचारहरूमा सुधार हुँदै जाँदा, बाँझोपनसँग लडिरहेका अनगिन्ती जोडीहरूका लागि आशा सञ्चार गराएको छ । तर यो विषयमा थप जागरुकता, उपचार सेवामा थप उपलब्धता, र सामाजिक कलंक तोड्ने अभियान अगाडि बढाउन सकेको खण्डमा नेपाल वास्तवमा प्रजनन हेरचाहमा अग्रणी गन्तव्य हुन सक्छ ।
अन्तर्वार्ता

आइभिएफप्रति सार्वजनिक विश्वास बढेको छ : प्रसूति तथा स्त्री रोग विशेषज्ञ डा. उपमा बस्नेत
विगत केही वर्षमा नेपालमा आइभिएफ उपचार कसरी विकसित भएको छ र यसले बाँझोपनबारे सामाजिक दृष्टिकोण परिवर्तन गर्न के–कस्तो भूमिका खेलेको छ ?
नेपालमा इन भिट्रो फर्टिलाइजेसन (आइभिएफ) विगत केही वर्षमा उल्लेखनीयरूपमा बढेको छ । यही कारणले बाँझोपानलाई हेर्ने दृष्टिकोण पनि बदलिएको छ । यो विषयमा आमसञ्चारमा आउने कुराहरूले सार्वजनिक बुझाइलाई सुधार गर्न मद्दत गरेको छ र यसअघि आइभिएफप्रति रहेका गलत धारणाहरूलाई कम गरेको छ । काठमाडौँ जस्ता शहरमा सुसज्जित प्रजनन केन्द्रहरूको उपलब्धता र स्तरीय सेवाले आइभिएफलाई अझ पहुँचयोग्य बनाएको छ । सँगसँगै प्राविधिक प्रगति र दक्ष पेसेवरहरूको उपस्थितिले यो समग्र प्रक्रियामा आममानिसको विश्वास बढेको छ ।
आइभिएफ केही महँगो भए पनि प्रतिस्पर्धी मूल्य निर्धारण र भुक्तानी विकल्पको उपलब्धताले मध्यम आय भएका परिवारबीच यो पहुँचयोग्य बनेको छ । युवा पुस्ता, विशेषगरी शहरी जोडीहरू, हर्बल उपचार वा आध्यात्मिक अभ्यासहरूको परम्परागत निर्भरता भन्दा बाँझोपनको निदानका लागि चिकित्सकीय सहायता खोज्न बढी लालायित छन् । यसबाहेक, यो उपचार सेवामा नेपाल सरकारबाट प्राप्त कानुनी र नैतिक समर्थनले बिरामीको सुरक्षा र नैतिक अभ्यासहरू सुनिश्चित गरेको छ र आइभिएफप्रति सार्वजनिक विश्वास बढेको छ । बाँझोपनको समाधान प्रदान गरेर, आइभिएफले प्रत्येक परिवारलाई बलियो बनाएको छ र निसन्तान दम्पतीहरूको बारेमा रहेको पुरानो सामाजिक धारणालाई चुनौती दिएको छ । यी प्रगतिहरू हुँदाहुँदै पनि अझै चुनौतीहरू बाँकी छन् । विशेषगरी जागरूकता र प्रजनन उपचार उपलब्धताका हिसाबले ग्रामीण क्षेत्रमा पहुँच कम छ ।
विश्वव्यापी मापदण्डहरूको तुलनामा नेपालमा आइभिएफको सफलता दर र समयमा कसरी सुधार भएका छन् ?
नेपालमा, इन भिट्रो फर्टिलाइजेसन (आइभिएफ) को सफलता वर्षौँदेखि सुधारोन्मुख छ । नेपालमा उपलब्ध सेवा विस्तारै विश्वव्यापी मापदण्डहरूसँग मिल्दोजुल्दो बनेका छन् । यद्यपि, सफलता दर बाँझोपनाको कारकहरूमा निर्भर हुन्छ । महिलाको उमेर, व्यक्तिगत स्वास्थ्य अवस्था र प्रजनन क्लिनिकको गुणस्तर आदिले यसलाई प्रभावित गर्छ । विश्वव्यापीरूपमा, आइभिएफको सफलता दर लगभग ३५ देखि ४० प्रतिशत छ र यसमा एकल भ्रुण स्थानान्तरण गरिन्छ । नेपालको हकमा सफलता दर लगभग ६० देखि ७० प्रतिशत छ । नेपालमा सामान्यतया दुई भ्रुण स्थानान्तरण गरिन्छ र यसले गर्भाधानको संभावना बढाउँछ ।
हो, धेरै कारकले आइभिएफ सफलता दरलाई प्रभाव पार्छन् । यसमा उमेर पनि एक हो । युवा महिलामा सामान्यतया उत्तम अण्डाको गुणस्तरको कारणले गर्भाधानको उच्च सम्भावना हुन्छ । भ्रुणको गुणस्तरले पनि महŒवपूर्ण भूमिका खेल्छ । उच्च–गुणस्तरको भ्रुणले सफल प्रत्यारोपणको सम्भावना बढाउँछ । जीवनशैली कारकहरू, जस्तै– स्वस्थ आहार कायम राख्ने र धूमपानबाट बच्न सकेमा नतिजामा प्रभाव पर्न सक्छ । यसबाहेक, चिकित्साकर्मीको अनुभव र उन्नत प्रविधिको उपलब्धतासहित सम्बद्ध प्रजनन क्लिनिकहरूको विशेषज्ञताले उपचार सफलतामा योगदान पुर्याउँछ । यसरी नेपालको आइभिएफले सफलता दर उल्लेखनीय छ तर व्यक्तिगत परिणामहरू अझै पनि यी फरक–फरक कारकको आधारमा निर्धारित हुन्छन् ।
नेपालमा आइभिएफ उपचार खोज्ने जोडीहरूले आर्थिक र भावनात्मक दुवैरूपमा सामना गर्ने मुख्य चुनौती के के हुन ?
हो, नेपालमा आइभिएफ गर्न चाहने जोडीहरूले आर्थिक र भावनात्मक दुवैखाले चुनौती सामना गर्छन् । आर्थिकरूपमा, यो केही महँगो छ र धेरै जोडीलाई उपचारका लागि धेरै चक्र आवश्यक पर्छ । यसले समग्र लागत बढाउँछ । बाँझोपन उपचारका लागि बीमाको उपलब्धता नहँुदा जोडीहरूले आफ्नो खल्तीबाट शुल्क तिर्न बाध्य छन् । काठमाडौँ जस्ता शहरी केन्द्रहरूमा आएर उपचार खोज्दा ग्रामीण क्षेत्रका मानिसले यात्रा, आवास र खानाका लागि अतिरिक्त लागतको सामना गर्छन् ।
यसैगरी भावनात्मकरूपमा, बाँझोपनलाई समाजमा अझै पनि कलंकको हिसाबले हेरिन्छ र महिलाहरूलाई गर्भ धारणको असमर्थताका लागि दोषी मानिन्छ । आइभिएफ गराइरहेका जोडीहरूले उपचार छिटो सफल हुनका लागि ठूलो दबाब महसुस गरेका हुन्छन् । बारम्बार गरिने उपचार चक्रका कारण उनीहरूमा भावनात्मक असर परेको हुन्छ । यसैगरी, मुड स्विङ निम्त्याउने हार्मोनल उपचारहरू र असफलताको डरले झन मानसिक तनाव थपिने गर्छ । जोडीहरू आफ्नो संघर्षबारे मौन रहन चाहन्छन् र परिणामस्वरूप उनीहरुमा एक्लोपन र समर्थनको अभाव सिर्जना हुन्छ । प्रजनन क्लिनिकहरू प्रायः प्रमुख शहरहरूमा केन्द्रित भएकाले पनि समस्या छ । सँगसँगै, सांस्कृतिक र धार्मिक कारकहरूले पनि उपचार खोज्न ढिलाइ भएको पाइन्छ ।
के आइभिएफ उपचारमा कुनै नवीनतम् प्रविधि अथवा आविष्कारहरू छन् जसले उपचारको परिणामहरू सुधार गर्दैछ ?
आइभिएफ उपचारमा धेरै नवीनतम् र उदीयमान प्रविधिका कारण नेपालसहित विश्वव्यापीरूपमा उपचारको नतिजामा सुधार आइरहेको छ । यी आविष्कारले उपचारको सफलता दर बढाउने, लागत घटाउने र आइभिएफको शारीरिक र भावनात्मक असरलाई कम गर्ने लक्ष्य राख्छन् । हालसालै भएको एउटा प्रमुख विकास भनेको प्रि–इम्प्लान्टेसन जेनेटिक टेस्टिङ (पिजिटी) हो । यसले भ्रुणको क्रोमोजोममा रहेको कुनै असमान्य अवस्था पहिचान गर्छ र गर्भ तुहिने संभावनलाई न्यून गर्दछ । यसैगरी मेडिकल अवस्थाका आधारमा निश्चित बिरामीका लागि तय गरिने उपचार प्रक्रिया पनि महŒवपूर्ण हुन्छ । क्रायोप्रिजर्भेसनमा भएको पछिल्लो प्रगतिले भ्रुण, अण्डा र शुक्रकीटको फ्रिजिङ र संरक्षणमा सुधार भएको छ । यसले गर्दा पछिल्ला चक्रहरूमा राम्रो सफलता दर हासिल भएको छ । अण्डा फ्रिजिङ गर्न सक्ने व्यवस्थाले अभिभावकत्वलाई केही वर्ष ढिलाइ गर्न चाहने महिलाका लागि विकल्प थपिएको छ । यसैगरी, माइक्रोफ्लुइडिक्स जस्ता अन्य आविष्कारले निषेचन दरहरू बढाएर शुक्राणु चयनमा सुधार भएको छ । इन्ट्रासाइटोप्लाज्मिक हिसाबले चयन गरिएका शुक्राणुले सफलता दरहरू अझ सुधार गर्ने देखिएको छ ।
क्यान्सर बिरामीका लागि प्रजनन संरक्षणको महत्त्व झन् बढी हुन्छ । यस्ता बिरामीको केमोथेरापी वा विकिरण गर्नुअघि अण्डा, शुक्राणु अथवा भ्रुणहरू फ्रिज गर्न सकिन्छ । यसैगरी, मानसिक स्वास्थ्यलाई दिइने प्राथमिकतामा पनि बढोत्तरी भएको छ । यसले उपलब्ध परामर्श सेवाहरू र अन्य कार्यक्रमले बिरामीलाई भावनात्मक चुनौतीलाई सामना गर्न मद्दत हुन्छ । कम लागत लाग्ने मिनी–आइभिएप जस्ता किफायती विकल्पले बिरामीको आर्थिक र शारीरिक तनाव कम गर्न मद्दत गरिरहेका छन् । आइभिएफका लागि टेलिमेडिसिन, भर्चुअल परामर्श र नियमित निगरानी लाभदायक हुन्छ । यसैगरी प्लेटेलेट–रिच प्लाज्मा (पिआरपी) थेरापी र स्टेम सेल थेरापी जस्ता उदीयमान उपचार विधिले प्रजनन परिणामलाई सुधार हुने अपेक्षा गरिएको छ । यी सबै व्यवस्थाले नेपालमा आइभिएफ थप प्रभावकारी र पहुँचयोग्य हुन सक्ने देखिएको छ ।
बाँझोपन र आइभिएफको विषयमा रहेका परम्परागत धारणा कसरी परिवर्तन हुँदैछन्, विशेषगरी नेपालका ग्रामीण क्षेत्रमा ?
जागरुकता, शिक्षा र आधुनिक स्वास्थ्य सेवामा पहुँच बढेका कारणल नेपालमा बाँझोपन र आइभिएफप्रतिका धारणा बिस्तारै परिवर्तन हुँदैछन । यद्यपि, सांस्कृतिक अवरोधहरू बाँकी छन, विशेषगरी ग्रामीण क्षेत्रहरूमा । पछिल्ला वर्षमा मिडियाले बाँझोपन व्यक्तिगत असफलता होइन भनेर बुझाउन सहयोग गरेको छ । धेरै जोडीले आफ्नो आइभिएफ सफलताका कथाहरू साझा गरिरहेका छन्, यसले खुला हिसाबले गरिने छलफलाई प्रोत्साहन गरेको छ ।
प्रजनन क्लिनिक र स्वास्थ्य संस्थाहरूले पनि प्रजनन स्वास्थ्यका बारेमा ग्रामीण समुदायहरूलाई शिक्षित गर्न विभिन्नखाले कार्यक्रम सञ्चालन गरिरहेका छन् । युवा पुस्ताहरू, विशेषगरी राम्रो शिक्षा र शहरी सम्पर्क भएका युवाहरूले, परम्परागत निषेधहरू तोड्न र आइभिएफलाई अंगाल्न मद्दत गरिरहेका छन् । समग्रमा यो क्षेत्रमा धेरै सकारात्मक परिवर्तन भएका छन् । तैपनि, ग्रामीण क्षेत्रहरूमा, बाँझोपनका लागि प्रायः महिलालाई दोष दिइन्छ र यसले गर्दा भेदभाव र घरेलु हिंसा हुन्छ । यसैगरी आइभिएफलाई कहिलेकाहीँ शंकाको नजरले हेरिन्छ र यसका बारेमा गलत धारणाहरू अझै विद्यमान छन् ।
यसैगरी आर्थिक अभावले उपचारको पहुँचलाई पनि सीमित गर्दछ । महिला सशक्तीकरणमा गरिएका पहलहरूले व्यक्तिहरूलाई कुनै किसिमको डरबिना चिकित्सा हेरचाह खोज्न मद्दत गरेका छन् र स्थानीय नेताहरूले परम्परागत धारणालाई परिवर्तन गर्न योगदान पुर्याइरहेका छन् । यसमा सुसूचित युवाहरूको भूमिका पनि महŒवपूर्ण हुन्छ । समग्रतामा, प्रजननसम्बन्धी विद्यमान परम्परागत मान्यतालाई थप तोड्न र प्रजनन उपचारहरू सबैका लागि पहुँचयोग्य बनाउन अझै थप प्रयासहरू आवश्यक छ
नेपालमा प्रजनन उपचारको भविष्य कस्तो देख्नुहुन्छ र कसरी यसको पहुँचमा सुधार गर्न सकिएला ?
प्रविधिमा भएको प्रगति र बाँझोपनप्रति सामाजिक दृष्टिकोणमा आएको परिवर्तनसँगै नेपालमा प्रजनन उपचारको भविष्य आशाजनक देखिन्छ । इन्ट्रासाइटोप्लाज्मिक स्पर्म इन्जेक्सन (आइसिएसआइ), आनुवांशिक स्क्रिनिङ, अण्डा र भ्रुण फ्रिजिङ गर्ने क्रायोप्रिजर्भेसन विधिको अबलम्वनले सफलता दरमा सुधार आइरहेको छ । पोखरा, विराटनगर र चितवन जस्ता शहरमा प्रजनन क्लिनिकहरू विस्तार हुँदै जाँदा, उपचार सेवा अझ पहुँचयोग्य बन्ने क्रममा छ । अन्तर्राष्ट्रिय संस्थाहरूसँगको सहकार्यले विशेषज्ञता बढाउन र अत्याधुनिक प्रविधिहरू भित्र्याउन सहयोग पुग्छ । नेपालका विशिष्ट बाँझोपन कारणहरूका बारेमा गरिने अनुसन्धानले यो सेवालाई थप अनुकूलित र प्रभावकारी पार्न सकिन्छ । यद्यपि, आइभिएफको उच्च लागत अझै पनि अवरोध बनेको छ । त्यसैले यो उपचार सेवामा पहुँच सुधार गर्न, अनुदान, बीमा कभरेजलगायत सरकार–समर्थित कार्यक्रमहरूको आवश्यकता देखिन्छ ।
सार्वजनिक प्रजनन क्लिनिक स्थापनामा गरिने सहयोग, उपचार लागत नियमन र प्रजनन स्वास्थ्यबारे मानिसलाई शिक्षित गर्न जागरूकता अभियान सञ्चालन गर्न आवश्यक छ । विशेषगरी ग्रामीण र अर्ध–शहरी क्षेत्रहरूमा पूर्वाधार विकास हुन सकेमा उपचारका लागि यात्राको भार कम हुन जान्छ । यसैगरी, यो विषयमा निरन्तर शिक्षा र जागरुकता अभियान तथा तालिमको व्यवस्थाले सामाजिक सोच बदल्न सकिन्छ । गैरसरकारी संस्था र अन्तर्राष्ट्रिय संस्थाहरूसँग गरिने सहकार्य र साझेदारीले कम आय भएका परिवारलाई आर्थिक सहायता र सहयोग प्रदान गर्न सकिन्छ । यसले समग्ररूपमा प्रजनन हेरचाहलाई अझ समावेशी र प्रभावकारी बनाउन सकिन्छ ।

